Antibiotika-Alternativen, Teil I: Phagentherapie
BLOG: Fischblog

Seit Jahrzehnten nutzen Mediziner Viren, um Bakterien zu bekämpfen. Mit dem Aufkommen der Antibiotikaresistenzen nimmt das Interesse an der einst vernachlässigten Phagentherapie seit einigen Jahren rasant zu. Sind Bakteriophagen schon bald das Mittel der Wahl gegen bakterielle Infektionen?
Wir erleben das Ende einer Ära. Sie begann mit Alexander Fleming und seinem Penicillin, und auf ihrem Höhepunkt sah es so aus, als seien Infektionskrankheiten nun auf immer Vergangenheit. Dank einer verhängnisvollen Kombination aus Kurzsichtigkeit und mikrobieller Evolution allerdings sind die Bakterien mit voller Kraft zurückgekommen.
Schlimmer noch, wenn wir heute versuchen, die verpasste Zeit aufzuholen, sind wir in einer wesentlich schlechteren Position als zu Beginn des Antibiotika-Zeitalters. Viele Resistenzmechanismen nämlich wirken gegen unterschiedliche Antibiotika oder sind leicht abzuwandeln falls eine neue Substanzklasse auftauchen sollte. Die Schonfrist, in der Mikroben noch keine Resistenzen gegen ein neues Antibiotikum ausbilden, wird immer kürzer.
Zum Glück gibt es eine Reihe von aussichtsreichen Alternativen. Die älteste von ihnen sind die Bakteriophagen, spezielle Viren, die ausschließlich Bakterien befallen und töten. Dass man diese Organismen erfolgreich gegen bakterielle Infektionen einsetzen kann, wissen Forscher und Mediziner seit Jahrzehnten.
Die Phagentherapie stammt aus der ersten Hälfte des 20. Jahrhunderts und erfreute sich vor allem in der Sowjetunion lange Zeit großer Beliebtheit. Hier im Westen hat die Methode nie Fuß gefasst, weil zeitgleich die ersten Antibiotika entwickelt wurden und die Phagen oft nicht so dolle funktionierten und keiner so recht wusste warum. Heutzutage weiß man weitaus mehr über Bakterien und ihre Viren, und entsprechend ist das Interesse an der Phagentherapie in den letzten zehn Jahren frisch erwacht. Seit 2005 gibt es zum Beispiel in Wroclaw die Phage Therapy Unit der Polnischen Akademie für Wissenschaften, an der schwere Fälle antibiotikaresistenter Infektionen unter anderem mit experimentellen Phagen behandelt werden.
Hochspezifisch und tödlich
Die wichtigste Besonderheit der Bakteriophagen ist ihre Wirtsspezifizität. Das enge Zielspektrum ist einer der Gründe weshalb die frühen Phagentherapien unzuverlässig waren, aber heute haben Forscher natürlich gerade deswegen so großes Interesse an dem Verfahren. Antibiotika wirken gegen Merkmale, die vielen verschiedenen Bakterien gemeinsam sind, unerwünschten wie erwünschten – Phagen dagegen differenzieren wie die meisten Viren sehr genau zwischen verschiedenen Zelltypen. Es ist bis heute nicht ganz klar, wie spezifisch Phagen wirklich sind – einige Forscher bezeichnen sie als artspezifisch, während andere davon ausgehen, dass sie sogar für einzelne Stämme optimiert sind – klar ist allerdings, dass sie ein wesentlich engeres Wirkungsspektrum haben als jedes Antibiotikum. Je spezifischer eine Bekämpfungsmethode ist, desto weniger Resistenzen bilden sich bei anderen Keimen, und damit umgeht die Phagentherapie das größte Problem moderner Antibiotika.
Ein weiterer potentieller Vorteil der Phagentherapie gegenüber Antibiotika betrifft gramnegative Bakterien und Biofilme. Bakterien in Biofilmen sind für Phagen ebenfalls schlecht zugänglich, viele der Viren codieren allerdings Enzyme, die nicht nur Zellwände, sondern auch die chemisch verwandten Polymere des Biofilm-Schleims angreifen und die geschützten Bakterien so zugänglich macht. Gramnegative Bakterien sind dank ihrer komplexeren Hüllstruktur von Natur aus gegen diverse Antibiotika unempfindlich und werden derzeit immer mehr zu einem Problem. Ihre speziellen Phagen sind für sie allerdings ebenso tödlich wie für grampositive Bakterien.
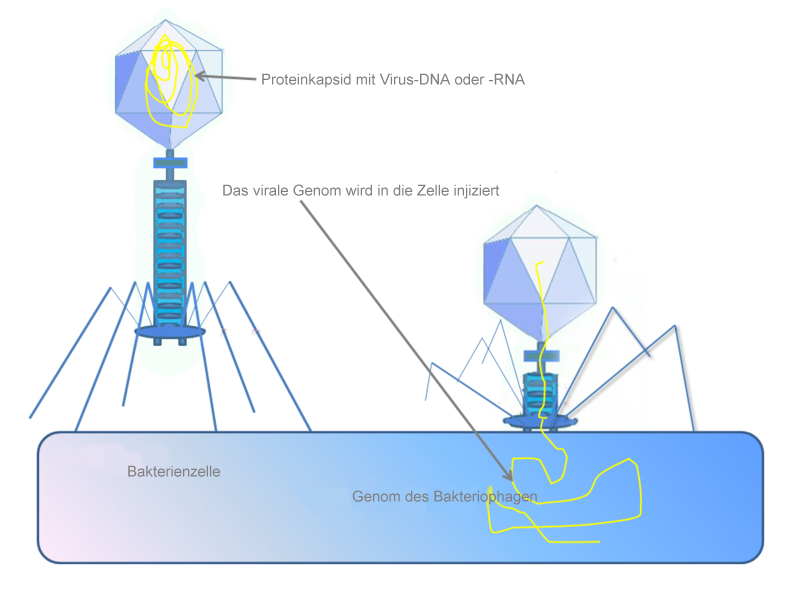
Die Forschung konzentriert sich vor allem auf die lytischen Phagen, die Bakterien direkt zerstören, weil bei ihnen das Risiko geringer ist, dass sie Resistenzgene und Toxine ins Erbgut der Bakterien schleusen. Der Großteil dieser Phagen gehört zu einer Gruppe mit doppelsträngiger DNA, die den ikosaedrischen Kopf und den Schwanz der aus Film und Fernsehen bekannten klassischen Mondlander-Phagen haben. So weit ich das erkennen kann, verwenden alle für medizinische Zwecke relevanten lytischen Phagen das Virolysin-Holin-System, um die Bakterien zu knacken. Holin ist ein kleines Molekül, das in Lücken der Zellwand polymerisiert und dem klassischen Abbauenzym Virolysin quasi den Weg freisperrt.
Transgene Phagen
Neben den lytischen Phagen gibt es die filamentösen Phagen, die sich quasi durch die Zellmembran extrudieren, ohne die Zelle zu zerstören. Deswegen sind sie für die normale Phagentherapie nicht geeignet. Allerdings gibt es auch bei diesen Viren neuerdings Ansätze, sie durch genetische Veränderungen ebenfalls in die Lage zu versetzen, die Zelle zu töten. Dabei tauscht man einfach das Enzym, das sie zur Flucht aus der Zelle verwenden, gegen ein Restriktionsenzym, das das Erbgut der Bakterienzelle zerlegt. Das hat gegenüber den Zellwand-zerstörenden lytischen Phagen den Vorteil, dass die sterbenden Bakterien nicht so viele Endotoxine freisetzen, die bei vielen Infektionen massive Komplikationen, unter anderem septischen Schock auslösen können. Hagens und Kollegen haben 2004 an einer Pseudomonas-Infektion in Mäusen demonstriert, dass die Sterblichkeit bei dieser Variante der Phagentherapie geringer ist als bei klassischen lytischen Phagen.
Dann gibt es noch den indirekten Ansatz. Dabei verwendet man Phagen parallel zur klassischen Antibiotika-Therapie und stattet sie mit Genen aus, mit denen sie klassische Verteidigungsmechanismen der Bakterien unterlaufen, zum Beispiel das SOS-Netzwerk von E. coli, das durch Antibiotika-Einsatz beschädigte DNA repariert. Studien zeigen, dass man auf diese Weise nicht nur den Effekt eines Antibiotikums drastisch verstärken kann, sondern auch Resistenzen unterdrückt und Zellen erreicht, die eine normale Therapie meist überleben, zum Beispiel in Biofilmen. Das schöne daran ist, dass Molekularbiologen seit Jahrzehnten routinemäßig mit Phagen arbeiten, und dass Bakteriophagen-Genome so klein sind, dass man sie ohne weiteres synthetisch herstellen kann. Ein solches Genom würde bei heutigen Preisen wohl einige Tausend Dollar kosten, Tendenz fallend. Nicht viel für einen maßgeschneiderten Organismus.
Reichlich offene Fragen
Der Grund, weshalb Phagen noch nicht in der klinischen Praxis angekommen sind, liegt in einer Reihe nach wie vor offener Fragen bei dieser Therapieform. Eine der wichtigsten ist natürlich, wie wirksam diese Phagen wirklich sind, und wie man das sicherstellt. Man bräuchte ja de facto für jede Infektion spezifische Phagen, und es gibt noch keine klinisch taugliche Strategie, einen wirklich geeigneten Stamm routinemäßig bereitzustellen, denn die Möglichkeit, dass eine Phagentherapie an einer unerfreulichen Eigenschaft des verwendeten Strains scheitert, ist sehr real. Zum einen nämlich müssen die Phagen ja auch das Immunsystem des Patienten überwinden, das schließlich darauf ausgerichtet ist, derartige Erreger abzufangen. Es ist nicht ganz klar, unter welchen Bedingungen so eine Immunreaktion gegen die Phagen auftritt und wie man sie verhindern kann. Studien deuten erfreulicherweise darauf hin, dass die Phagen generell wesentlich schneller wirken als das Immunsystem sie effektiv bekämpfen kann.
Der nächste Punkt ist die Sicherheit. Phagen sind zwar für uns Eukaryoten grundsätzlich harmlos, sie können allerdings unerwünschte Nebenwirkungen haben. Neben der Möglichkeit, dass die Phagen-Attacke bakterielle Endotoxine freisetzt, können die Viren auch selbst Gene für Toxine von Bakterium zu Bakterium transportieren – Viren sind lebende Systeme und als solche ein bisschen unberechenbar.
Die größte potentielle Schwierigkeit ist allerdings, dass man nie so genau sagen kann, wie Bakterien und Phagen interagieren. Phagen können in der Zelle nicht nur die eigene Vermehrung einleiten, sie sind auch in der Lage, sich in das Wirtsgenom einzubauen und dort erst einmal abzuwarten. Dadurch wird das Bakterium gegen weitere Angriffe dieses Phagen immun. Und die genetische Veränderung kann das Bakterium virulenter machen. Außerdem können Bakterien natürlich auch gegen Phagen aus eigener Kraft resistent werden. Experimente zeigen, dass das sogar relativ schnell passiert, wenn man nicht aufpasst. Erfreulicherweise existieren für alle diese Hindernisse bereits Lösungsansätze, die mit bestehenden mikrobiologischen und biotechnischen Methoden umsetzbar sind, zumal Wissenschaftler jahrzehntelange Erfahrung mit Phagen als molekularbiologischem Werkzeug haben.
Eventuell reüssieren die Phagen erst einmal gar nicht in der Humanmedizin, sondern in der Lebensmittelindustrie. Man kann nämlich mit speziellen Phagen verzehrfertiges Fleisch von Listerien und anderen Verursachern von Lebensmittelvergiftung befreien. Anscheinend kann man Schweine auch vor der Schlachtung mit Phagen behandeln, um zu verhindern, dass das Fleisch mit pathogenen Bakterien kontaminiert wird, und Fischzüchter haben Phagen als antibakterielle Strategie für Fischfarmen im Visier, insofern ist es gar nicht unplausibel, dass die Phagen sich erst einmal in der Tierhaltung durchsetzen, bevor menschliche Patienten im großen Stil damit behandelt werden. Dass die Phagentherapie in naher Zukunft Korallenriffe rettet, glaube ich allerdings nicht so recht…


Da gab es doch mal einen Bericht…
…über Phagentherapie in Georgien.
Das Krankenhaus züchtete da seinen Phagenbedarf selbst, bis hin zum Einzelfall. Das wäre natürlich für Teile der Pharmaindustrie katastrophal. Andererseits müßte an den Zulassungsregularien für Medikamente gedreht werden, wenn man sehr spezifische Phagen züchtet und einsetzt.
Hm.. Schwierig.
Phagen für personalisierten Medizin
Wenn Phagen hochspezifisch sind, weil ihre Genprodukte auf die Chemie eines Targets zugeschnitten sind, könnte man sich in einer nicht mehr allzu fernen Zukunft vorstellen, dass nach der Bestimmung des Krankheitserregers, dem ein Patient zum Opfer gefallen ist, automatisch – als Teil der Routine in einem Krankenhaus – ein Phagengenom produziert wird, dessen Produkte genau gegen diesen Erreger gerichtet sind. Artifiziell hergestellte Phagen mit dem hochspezifischen Phagengenom werden dann appliziert und der Patient ist einen Tag später geheilt.
Tönt doch gut. Wir leben noch nicht in der besten aller Welten, aber wer weiss? – vielleicht schon bald.
Schöner Artikel, irgendwie auch wohltuend nach beunruhigenden Nachrichten (z.B. über multi-resistente indische Superbazillen). Verstehe ich das richtig, dass man Resistenzen gegenüber Phagen damit begegnen kann, dass man sich einfach eine neue, auf diese Resistenz angepasste Art zusammenbaut, was bei Antibiotika so nicht funktioniert?
Freue mich schon auf weitere Folgen. Wie viele Pfeile sind denn noch im Köcher?
@Martin, Jens
Das ist genau das Problem: Phagen müssen (relativ) individuell sein und sehr schnell zur Verfügung stehen. Regulatorisch könnte man das vielleicht ähnlich wie Impfstoffe behandeln, aber es wäre in vielen Fällen immer noch experimentell.
@jhermes:
Zwei kommen noch.
Stellen Phagen…
…als Therapiemaßnahme nicht auch eine Gefahr für “körpereigeigene” Bakterienstämme dar? Auch wenn die Phagen spezifisch sind, so werden Mutationen die diese Eigenschaften verändern doch niemals auszuschließen sein. Die Folgen wären wohl fatal.
Wird man dieses Risiko jemals in Kauf nehmen können? Oder ist es wömöglich gar nicht so riskant wie ich denke?
Nö,
die Bakterien, die die ganze Zeit in uns leben haben ja eh ihre eigenen Phagen mit denen sie fertig werden müssen. Wenn da ein, zwei versprengte Exemplare auch noch rübermutieren macht das gar nichts.
Die Krankheitserreger sterben ja auch nur deshalb fast alle, weil man sie an einem bestimmten Zeitpunkt massiv mit spezifischen Phagen überschwemmt. Das Funktioniert nur als Eingriff von außen.
A virus is a nucleic acid with attitude
Hallo Lars, ein interessanter Artikel der zeigt das noch einiges an Arbeit vor uns liegt. Allerdings muss ich Dir widersprechen wenn Du Viren als lebende Ssyteme bezeichnest. ” A virus is a nucleic acid with attitude” Dan Dennett
Hordenin
es ist mir nicht gelungen,dazu nähere pharmakologische Informationen außer aus der Tiermedizin und aus Drogenforen :)zu finden
“Hordenine exhibits an inhibitory action against at least 18 strains of penicillin resistant Staphylococcus bacteria or MRSA.[9]” (toter Link)
interessant?
Pingback:Viren gegen Bakterien Phagen als Rettung – Was mit Lust
Pingback:Warum setzt man noch keine Phagen gegen Infektionen ein? » Fischblog » SciLogs - Wissenschaftsblogs